
Przypadek pacjenta Kaczkowskiego

Małgorzata Regosz-Kaczkowska
lekarz, absolwentka AMG 1994
30/06/2020
· Czas czytania: 4 minuty
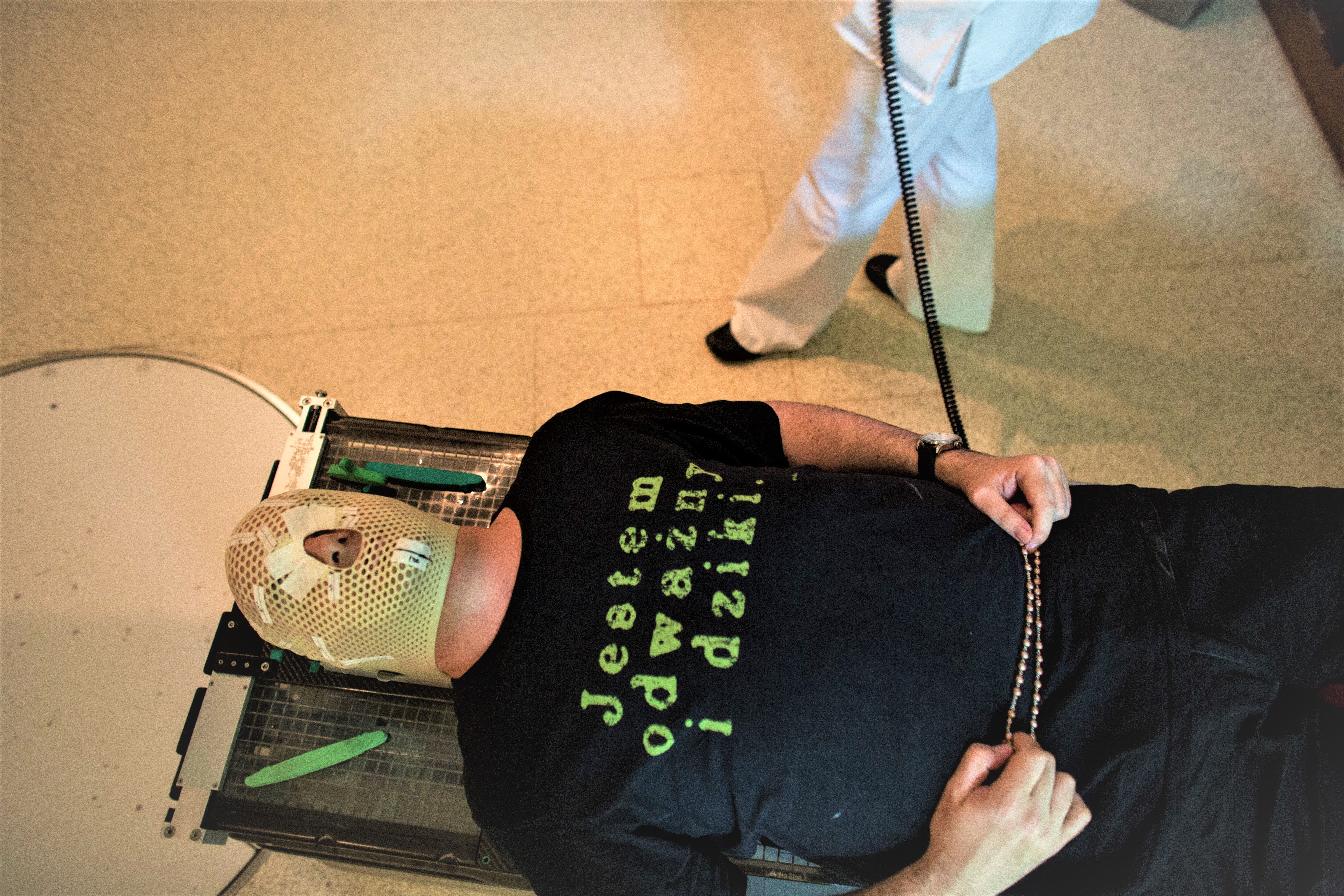
Czerwiec 2012.
To szczególny miesiąc dla księdza Jana Kaczkowskiego i Jego bliskich.
1 czerwca, w Dzień Dziecka, 35-letni pacjent Jan Kaczkowski wykonuje badanie rezonansu magnetycznego głowy. Dziwne zachowanie i słowa technika z pracowni rezonansu (początkowa szorstkość, a potem przesadna uprzejmość) w głowie pacjenta włączają alarm, a całe ciało księdza zalewa fala przerażenia.
Technik chce dobrze, ale nie umie inaczej i wychodzi źle.
Pacjent odbiera wynik - glejak ze znakiem zapytania. Jako dyrektor hospicjum doskonale wie, co oznacza diagnoza: 6-12 miesięcy życia, brak nadziei na wyleczenie. Najbliżsi dowiadują się tego samego dnia. Rozpoczyna się ciąg chaotycznych działań, poszukiwanie rozwiązań. Wszystko w ogromnym lęku, który odbiera zdolność racjonalnego myślenia.
Rodzina poznaje scenariusz leczenia, wie, że operacja to pierwszy krok. W trakcie zabiegu okazuje się, że guz jest nieoperacyjny i poza pobraniem materiału do badania hist-pat i opróżnieniem torbieli nie udaje się wyciąć nawet małego fragmentu. Nie wiadomo dlaczego i od kogo pacjent po operacji otrzymuje informację, że guz został usunięty. Tego trzyma się potem przez kilka miesięcy.
Lekarze nie wyprowadzają pacjenta z błędu, a rodzina nie ma odwagi zdementować tej informacji.
Wszyscy przytakują lub odwracają wzrok, kiedy Jan mówi, że operacja była doszczętna. Nikt nie czuje się z tym dobrze. Jest bardzo ciężko.
Kolejny etap to radioterapia, o zakończeniu naświetlań pacjent dowiaduje się na korytarzu, przy innych pacjentach: „...skończyliśmy z panem, panie Kaczkowski…”. Intencje lekarza prowadzącego są dobre - celem jest poinformowanie o zakończeniu jednego z etapów leczenia i przejściu do kolejnego, ale miejsce nie to, czasownik źle dobrany, audytorium pacjentów w poczekalni i brak choćby jednego wspierającego słowa.
Gdyby zapytać lekarza, dlaczego tak się to odbyło, pewnie odpowiedziałby, jak wielu innych, że „brak czasu” i „taki mamy system”.
Pacjent Jan Kaczkowski znosi takie przekazanie informacji bardzo źle: poziom nadziei i poczucia bezpieczeństwa gwałtownie spada. A nie tego przecież chciał lekarz…
Chemioterapia to wizyty ambulatoryjne, długie kolejki, godziny spędzone na siedząco w poczekalni, nieinformowanie o czasie opóźnienia. Informacje od lekarza są skąpe, wizyty krótkie, pacjentowi trudno o coś zapytać. Fabryka onkologiczna. Pacjent Kaczkowski nie cierpi tych wizyt.
Prowadząc od 2008 roku Areopagi Etyczne dla studentów medycyny, ksiądz Kaczkowski stał się jednym z pionierów edukacji komunikacji medycznej. W prowadzonym przez siebie hospicjum do komunikacji z pacjentami i ich bliskimi przywiązuje ogromną wagę.
Dlatego bardzo pacjentowi Kaczkowskiemu doskwierają napotykane w czasie leczenia „problemy komunikacyjne” z lekarzami.
W drugim roku choroby rozpoczyna terapię w Szwajcarii u profesora neuroonkologii w Zurychu. Tam na własnej skórze doświadcza wizyt wysokiej jakości. Punktualność, powitanie z podaniem ręki, trzy zdania na tematy osobiste w celu rozluźnienia atmosfery. Zachowana struktura wizyty, każdy etap podsumowywany celem upewnienia się, że pacjent i jego bliski wszystko zrozumieli. Szczególnie zalecenia. Bez żadnego problemu lekarz asystujący profesorowi pomaga Janowi zawiązać buty. Sposób, w jaki to robi, przekonuje, że jest to dla niego codzienność. Po tej wizycie nie zmienia się pogląd Jana na rokowanie, ale poczucie bezpieczeństwa szybuje: „Jestem w najlepszych rękach!”.
Wierzę, że to co wydarzyło się potem w życiu Jana Kaczkowskiego, ma znaczący związek z tym właśnie poczuciem bezpieczeństwa, które otrzymał w szwajcarskiej klinice.
Kolejne miesiące Jana Kaczkowskiego to Jego medialna hyperaktywność, której celem było nie tylko zbieranie środków na hospicjum, ale też pokazanie światu, że każdy - także ten ciężko chory - może zawalczyć o siebie, o relacje, o życie. Że choroba niczego nie kończy, a może wszystko zacząć.
My - lekarze - odgrywamy na tej scenie pierwszoplanową rolę. Dobra, wspierająca komunikacja jest umiejętnością „do nauczenia”, jak technika zabiegu chirurgicznego. To wiedza, której mojemu pokoleniu „nie dano” w trakcie studiów i specjalizacji. Poparta badaniami naukowymi. W wielu krajach komunikacja medyczna to od lat obowiązkowy przedmiot na uczelniach medycznych i obowiązkowy zakres kształcenia ustawicznego lekarzy.
W Polsce niestety jeszcze nie.
Dlatego to na nas samych spoczywa obowiązek samokształcenia w tym zakresie i uczenia się od tych, którzy to potrafią, ponieważ empatyczny i dobrze komunikujący lekarz jest źródłem nadziei i poczucia bezpieczeństwa dla pacjenta i jego bliskich.
. . .
Klinika Komunikacji Medycznej to inicjatywa łącząca lekarzy, dla których umiejętna, wspierająca komunikacja z pacjentem jest ważna.

